Экстракорпоральное оплодотворение (ЭКО) является методом лечения бесплодия, при котором яйцеклетка и сперматозоид соединяются вне организма. Процедура требует медицинского контроля, включает стимуляцию яичников и перенос эмбрионов в полость матки.
Процесс ЭКО начинается с гормональной терапии, стимулирующей рост фолликулов. Затем проводится пункция яичников для извлечения яйцеклеток. В лабораторных условиях происходит оплодотворение и культивация эмбрионов до подходящей стадии развития.
Эффективность ЭКО зависит от возраста женщины, качества эмбрионов и репродуктивного здоровья обоих партнеров. Успешность выше у женщин младшего возраста и снижается после 35 лет. Также значимы образ жизни и отсутствие сопутствующих заболеваний.
Возможные риски ЭКО включают синдром гиперстимуляции яичников, многоплодную беременность и эмоциональное напряжение. Врач подбирает индивидуальный протокол, чтобы минимизировать осложнения и повысить вероятность наступления здоровой беременности.
Что такое ЭКО и в каких случаях оно применяется?
В самом простом виде экстракорпоральное оплодотворение (ЭКО, IVF) — это вспомогательная репродуктивная технология, при которой яйцеклетки женщины и сперматозоиды мужчины соединяются вне организма, в лабораторных условиях. Полученный таким образом эмбрион (первые клетки будущей жизни) на оптимальной стадии развития переносят в матку женщины. Цель процедуры — преодолеть природные препятствия и помочь наступлению беременности там, где естественное зачатие невозможно.
В каких случаях ЭКО становится решением? Этот метод эффективен при самых разных причинах бесплодия:
- Непроходимость, повреждение или отсутствие маточных труб у женщины
- Тяжёлые нарушения количества, подвижности или морфологии сперматозоидов у мужчины
- Хронические проблемы с овуляцией (например, синдром поликистозных яичников — СПКЯ)
- Тяжёлая форма эндометриоза (шоколадные кисты)
- Снижение овариального резерва из-за возраста женщины
- Отсутствие эффекта от других методов (например, инсеминация)
- Необъяснимое бесплодие, несмотря на все исследования
- Наличие в семье наследственных заболеваний (например, талассемия, СМА)
Кто является хорошим кандидатом для ЭКО?
Ответ на этот вопрос индивидуален. Успех ЭКО — это всегда результат множества факторов, как части одной мозаики: возраст, овариальный резерв, основная причина бесплодия и общее состояние здоровья.
Возраст — один из ключевых факторов. С возрастом женщины уменьшается как количество, так и качество яйцеклеток. Поэтому самые высокие показатели успеха наблюдаются у женщин моложе 35 лет. Но и у женщин старшего возраста есть шансы — важнее не столько паспортный возраст, сколько функциональный резерв яичников, который оценивается с помощью специальных тестов.
Общее состояние здоровья также очень важно. Неконтролируемые заболевания (щитовидной железы, сахарный диабет и другие) могут повлиять и на течение лечения, и на возможную беременность. Поэтому перед началом ЭКО важно убедиться, что организм максимально подготовлен, чтобы повысить шансы на успех.
Как я могу повысить шансы на успех ЭКО?
Многие пациенты спрашивают: «Что я могу сделать для успеха лечения?» Этот вопрос — проявление вашей включённости и ответственности за результат. Пока мы берём на себя медицинскую часть процесса, вы можете поддержать себя простыми, но важными изменениями образа жизни.
Основные рекомендации по питанию:
- Зелёные листовые овощи (шпинат, руккола и др.)
- Сезонные фрукты, богатые антиоксидантами
- Цельнозерновые продукты (источник клетчатки)
- Полезные жиры (авокадо, оливковое масло, орехи)
- Качественный белок (рыба, курица, бобовые)
- Не менее 2 литров воды в день
От чего стоит отказаться за 2–3 месяца до лечения:
- Курение и все табачные изделия
- Алкоголь
- Избыточное количество кофеина (не более 1–2 чашек в день)
- Упакованные и переработанные продукты
- Сахар и сладкие напитки
Также крайне важны регулярная умеренная физическая активность (ходьба, йога, плавание), контроль стресса и полноценный сон.
Какие этапы включает процедура ЭКО?
ЭКО — это пошаговый и тщательно спланированный процесс, обычно продолжающийся 2–3 недели. В обычном цикле в яичнике созревает одна яйцеклетка, но при ЭКО мы стремимся получить как можно больше зрелых яйцеклеток. Для этого в течение 8–12 дней пациентка самостоятельно делает инъекции гормонов, стимулирующих рост фолликулов. Всё это время врачи проводят регулярные УЗИ и анализы крови для точной коррекции дозировки и контроля развития фолликулов.
Когда фолликулы достигают нужной зрелости, делают триггерную (финальную) инъекцию ХГЧ. Через 34–36 часов проводится пункция яичников (ОПУ) — под лёгкой анестезией с помощью тонкой иглы через влагалище собирают зрелые яйцеклетки. Процедура длится 15–20 минут и проходит без боли.
В тот же день партнёр сдаёт сперму. В эмбриологической лаборатории выбираются наиболее качественные и подвижные сперматозоиды. Затем каждой зрелой яйцеклетке вводится по одному сперматозоиду (метод ИКСИ) для повышения вероятности оплодотворения.
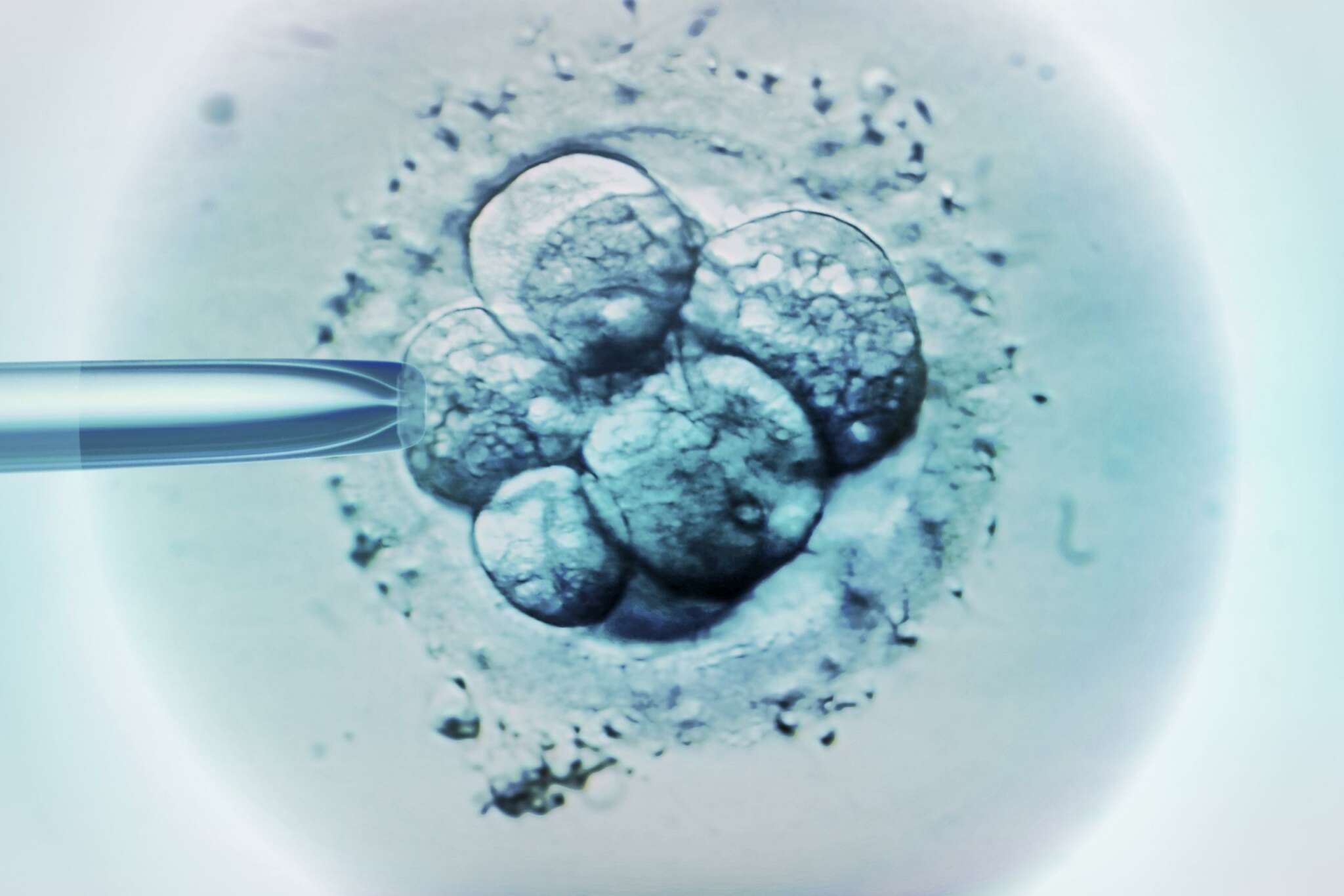
Полученные эмбрионы культивируются в специальных инкубаторах 3–5 дней. Из них выбирается самый качественный для переноса. Эмбриотрансфер — безболезненная, не требующая анестезии процедура: катетером эмбрион помещают в полость матки.
Что происходит после переноса эмбриона?
После переноса начинается ожидание — 10–12 дней до теста на беременность. Это время требует спокойствия, терпения и психологической поддержки. Важно избегать тяжёлой физической нагрузки, стрессов и усталости, но постоянного постельного режима не требуется.
Могут появиться:
- Лёгкие тянущие боли внизу живота
- Слабые кровянистые или коричневатые выделения
- Чувствительность и нагрубание груди
- Лёгкая вздутие
- Усталость
Эти симптомы не всегда говорят о беременности, часто они вызваны препаратами. Главное — сохранять спокойствие до теста на беременность. Если он положительный, через 2 недели делают УЗИ для подтверждения беременности.
Какие риски есть у ЭКО?
В целом ЭКО — безопасная процедура. Современные протоколы и тщательный мониторинг делают серьёзные осложнения крайне редкими. Однако, как и при любой медицинской процедуре, определённые риски существуют:
- Синдром гиперстимуляции яичников (СГЯ): чрезмерная реакция яичников на препараты. Благодаря современному мониторингу этот риск практически полностью контролируется.
- Многоплодная беременность: перенос нескольких эмбрионов увеличивает вероятность двойни или тройни. В современной практике стараются переносить только один эмбрион, чтобы снизить этот риск.
- Внематочная беременность: имплантация эмбриона вне матки (чаще в трубе); риск немного выше, чем при естественном зачатии.
- Процедурные риски: крайне редко при пункции могут возникнуть кровотечения или инфекция, но вероятность этого минимальна.
Все риски предсказуемы и управляемы опытной командой специалистов.
Стоит ли беспокоиться о здоровье детей, рождённых с помощью ЭКО?
Это закономерный вопрос родителей. Многочисленные исследования и миллионы здоровых детей, рождённых с помощью ЭКО, доказывают безопасность метода. Дети, появившиеся на свет после ЭКО, по состоянию здоровья не отличаются от зачатых естественным образом. Незначительное повышение некоторых рисков скорее связано с причинами бесплодия у родителей, чем с самой процедурой ЭКО. Можно с уверенностью сказать: ЭКО — надёжная и безопасная технология для рождения здорового потомства.