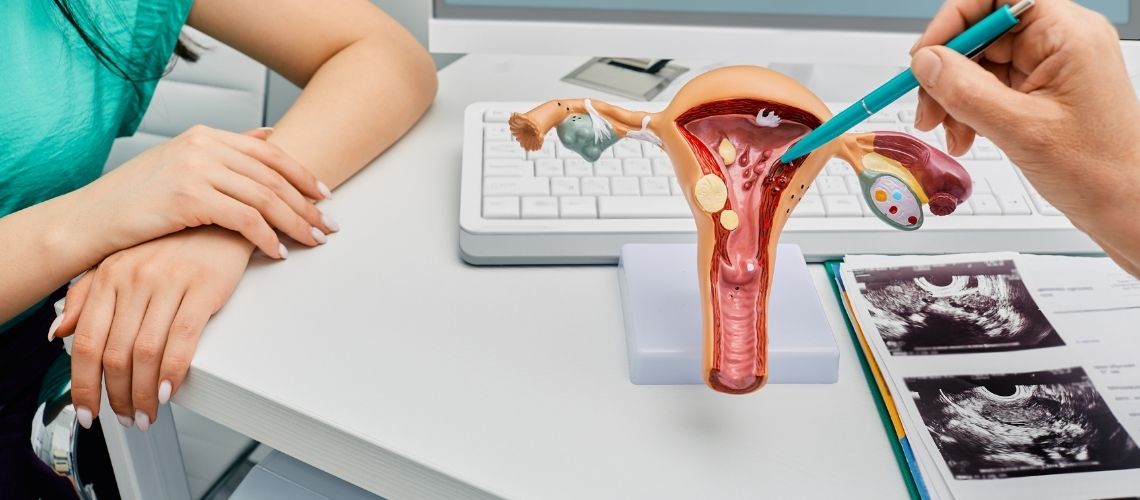
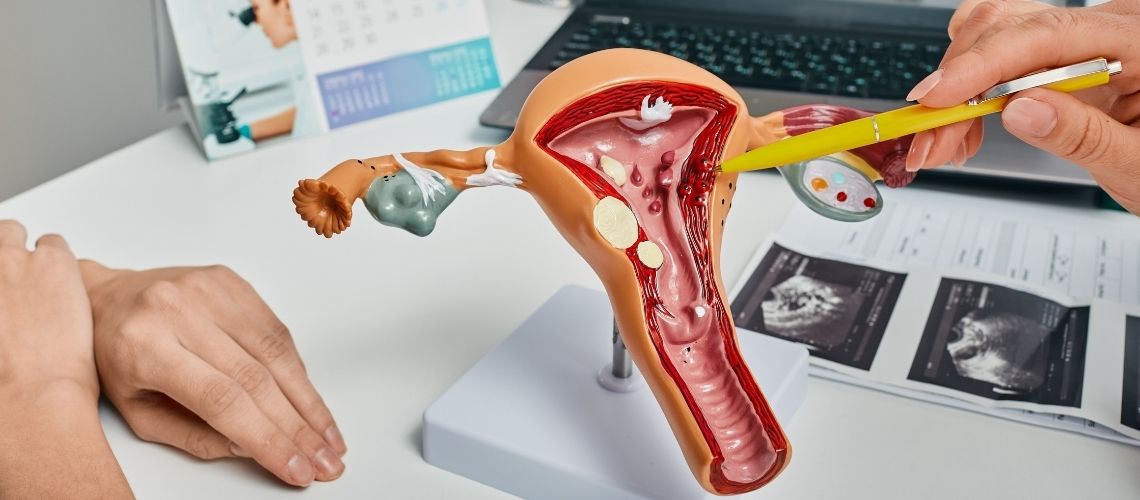
Преэклампсия — это осложнение беременности, характеризующееся повышением артериального давления и появлением белка в моче. Оно представляет угрозу как для матери, так и для плода.
Основные симптомы включают сильные головные боли, отеки, помутнение зрения и боли в верхней части живота. В тяжелых случаях возможно развитие эклампсии с судорогами.
Факторы риска включают первую беременность, многоплодие, хронические заболевания и наследственную предрасположенность. Регулярное наблюдение помогает своевременно выявить патологию.
Лечение направлено на контроль давления, предотвращение осложнений и, при необходимости, досрочное родоразрешение для сохранения здоровья матери и ребенка.
| Определение | Преэклампсия — это осложнение беременности, которое обычно развивается после 20-й недели и проявляется повышенным давлением и появлением белка в моче (протеинурия). |
| Причины | Точные причины неизвестны, но предполагается, что важную роль играют нарушения кровотока в плаценте, проблемы с иммунной системой и генетические факторы. |
| Факторы риска | Первая беременность, возраст старше 35 лет, семейный анамнез преэклампсии, ожирение, многоплодная беременность (двойня и более), гипертония, сахарный диабет, заболевания почек в анамнезе. |
| Симптомы | Повышенное давление, наличие белка в моче, отёки лица и рук, сильная головная боль, помутнение зрения, боль в правом верхнем отделе живота, тошнота, снижение объёма мочи. |
| Диагностика | – Измерение артериального давления: дважды повышенное давление ≥140/90 мм рт. ст. – Анализ мочи: выявление белка. – Анализы крови: оценка функции печени и почек. |
| Возможные осложнения | Эклампсия (более тяжёлая форма с судорогами), синдром HELLP, отслойка плаценты, поражение органов, преждевременные роды, задержка внутриутробного развития плода, угроза жизни. |
| Методы лечения | – При лёгкой форме: мониторинг давления и симптомов, постельный режим, ограничение соли. – Медикаментозное лечение: антигипертензивные препараты для контроля давления. – При тяжёлой форме может потребоваться досрочное родоразрешение. |
| Мониторинг | Женщины с диагнозом преэклампсии проходят регулярный контроль артериального давления, анализов мочи и крови. Рост плода контролируется с помощью УЗИ и КТГ. |
| Период после родов | Преэклампсия обычно проходит после родов, однако необходимо продолжать контролировать давление и следить за симптомами в послеродовом периоде. |
| Профилактика | Беременным с факторами риска могут быть назначены низкие дозы аспирина и кальция. Важны здоровый образ жизни, регулярные физические упражнения, сбалансированное питание и систематическое наблюдение у врача. |
Что такое токсикоз беременности?
Токсикоз беременности, или преэклампсия, — серьёзное осложнение, развивающееся во второй половине беременности. Основные признаки — повышенное давление и потеря белка с мочой. Если болезнь прогрессирует, могут развиться более опасные осложнения, такие как эклампсия и синдром HELLP. Критерии гипертонии при диагностике преэклампсии:
- Лёгкая гипертония: давление ≥140/90 мм рт. ст., измеренное дважды с интервалом не менее четырёх часов.
- Тяжёлая гипертония: давление ≥160/110 мм рт. ст., измеренное с меньшими интервалами.
Эти критерии оцениваются после 20-й недели беременности и требуют незамедлительного вмешательства. Женщинам с преэклампсией необходим тщательный медицинский надзор и своевременное лечение для сохранения здоровья матери и ребёнка.
Каковы симптомы токсикоза беременности?
Преэклампсия — одно из самых опасных осложнений беременности, проявляющееся чаще всего при плановых осмотрах. Основной признак — повышение давления, а также выраженные отёки и быстрая прибавка веса. К другим симптомам относятся:
- Нарушение зрения (размытость, повышенная чувствительность к свету)
- Боль в правом верхнем отделе живота
- Боль в плечах
- Сильные головные боли
- Тошнота и рвота
- Головокружение
- Существенное снижение объёма мочи
- Изменения психического состояния
- Ослабление рефлексов
- Повышение уровня белка в моче, что указывает на проблемы с почками
- Снижение уровня тромбоцитов, что влияет на свёртываемость крови
- Повышение ферментов печени, свидетельствующее о нарушениях работы печени
- Одышка из-за скопления жидкости в лёгких
Эти симптомы крайне важны для своевременной диагностики и лечения преэклампсии, что помогает сохранить здоровье матери и ребёнка.
Насколько распространена преэклампсия?
Преэклампсия — одно из наиболее частых осложнений беременности, ежегодно затрагивающее миллионы семей по всему миру. Встречается у 2–8% всех беременных, чаще во второй половине срока. У афроамериканских и латиноамериканских женщин риск развития преэклампсии выше, а среди азиатских женщин — ниже. В США она составляет до 26% всех случаев материнской смертности. Среди факторов риска:
- Хроническая гипертония
- Сахарный диабет
- Патологии почек
- Ожирение
- Низкий рост
- Недостаток питания
- Гипертония в предыдущих беременностях
- Генетическая предрасположенность
- Аутоиммунные заболевания
- Пузырный занос (гидатидоформная моль)
- Многоплодная беременность
- Макросомия плода
- Первая беременность
- Поздний возраст матери
- Высокий индекс массы тела
- Использование вспомогательных репродуктивных технологий
Последние исследования показывают, что в развивающихся странах, особенно в Африке и Латинской Америке, распространённость преэклампсии значительно выше.
Как диагностируют токсикоз беременности?
Диагностика преэклампсии основана не только на симптомах, но и на лабораторных исследованиях. Сначала врач собирает подробный анамнез и проводит физикальное обследование. Затем для подтверждения диагноза проводят следующие анализы:
- Тест-полоски для определения белка в моче (результат ≥2+)
- Суточный сбор мочи (≥300 мг белка за 24 часа)
- Соотношение белок/креатинин (0,3 и выше)
Проводится общий анализ крови для оценки уровня тромбоцитов (менее 100 тыс/мкл — тромбоцитопения). Комплексный биохимический анализ позволяет выявить изменения функции печени и почек. Если типичные признаки (повышенное давление, протеинурия) отсутствуют, во внимание принимают другие симптомы: сильные головные боли, нарушения зрения, отёк лёгких, выраженные нарушения функции печени. Важно вовремя и правильно провести диагностику для защиты здоровья матери и ребёнка.
Какие ещё бывают проблемы с давлением во время беременности?
- Хроническая гипертония — повышенное давление, возникшее до беременности или сохраняющееся после неё. Требует внимательного медицинского контроля.
- Гестационная гипертония — развивается только во время беременности, не всегда переходит в преэклампсию, но требует регулярного наблюдения.
Оба состояния могут повлиять на течение беременности и здоровье плода. Поэтому необходим регулярный контроль давления на всех этапах беременности.
Всякая ли гипертония при беременности — это преэклампсия?
Повышенное давление во время беременности не всегда означает преэклампсию. Иногда гипертония существовала до беременности и сохраняется во время неё. Для постановки диагноза преэклампсии необходимы специфические критерии:
- Чёткое повышение давления
- Обычно развивается между 20-й и 30-й неделями беременности
- Наличие высокого уровня белка в моче
Если эти признаки отсутствуют, речь идёт скорее о гестационной или хронической гипертонии. Точный диагноз крайне важен для выбора правильной тактики ведения беременности.
Какое давление считается нормальным при беременности?
Во время беременности важно регулярно измерять артериальное давление. В норме показатели составляют около 120/80 мм рт. ст., но в период вынашивания допускается незначительное повышение. Если давление достигает 140/90 мм рт. ст. и выше, это уже повод для беспокойства и может свидетельствовать о серьёзных осложнениях:
- Резкое повышение давления
- Обострение хронической гипертонии
- Развитие преэклампсии и других осложнений
Любое повышение давления требует немедленного обращения к врачу для своевременной диагностики и лечения.
Каковы факторы риска токсикоза беременности?
Преэклампсия может возникнуть у любой беременной женщины, но некоторые факторы значительно повышают риск развития осложнения. К ним относятся:
- Многоплодная беременность
- Первая беременность
- Хроническая гипертония
- Сахарный диабет
- Патологии почек
- Аутоиммунные заболевания
- ЭКО
- Ожирение
- Беременность после 40 лет
- Короткий или слишком длинный промежуток между беременностями
- Семейная история преэклампсии
Подробное изучение истории болезни и образа жизни помогает определить степень риска и своевременно принять меры.
Каковы осложнения токсикоза беременности?
Преэклампсия способна привести к тяжёлым последствиям для здоровья матери и ребёнка. Основные осложнения:
- Риск инсульта
- Сильное кровотечение после родов
- Нарушение развития плода
- Преждевременные роды
- Отслойка плаценты
- Синдром HELLP
- Эклампсия
- Поражение других органов
- Сердечно-сосудистые заболевания
Ранняя диагностика и эффективное лечение позволяют существенно снизить риск этих осложнений.
Продолжается ли преэклампсия после родов?
Преэклампсия обычно проходит в первые 48 часов после родов, однако у некоторых женщин может сохраняться до 6 недель. Как правило, симптомы быстро ослабевают после рождения ребёнка, но важно продолжать наблюдение и после выписки:
- Регулярно измерять давление
- Контролировать функцию печени и почек
Нормализация биохимических показателей может занять несколько месяцев. Пациентки нуждаются в постоянном медицинском контроле для предотвращения осложнений и рецидивов.
Часто задаваемые вопросы
Что такое преэклампсия и какими симптомами она проявляется?
Преэклампсия — это осложнение беременности, проявляющееся повышенным давлением и нарушениями функций органов (печени, почек и др.), обычно возникает после 20-й недели. В мире встречается примерно у 5% беременных и является причиной 76 000 материнских и 500 000 перинатальных смертей ежегодно. Часто встречается у женщин с первой беременностью, многоплодной беременностью, ожирением, гипертонией и сахарным диабетом. Преэклампсия — одна из основных причин преждевременных родов и обращений в отделение интенсивной терапии новорождённых.
Когда преэклампсия становится опасной?
Преэклампсия особенно опасна при переходе в эклампсию (появление судорог), при этом уровень летальности достигает 25%, а большинство смертей наступает в первые 36 часов после начала судорог. Преэклампсия встречается у каждой 25-й беременной, чаще у афроамериканок, и приводит к более высокой материнской смертности. Осложнения могут включать синдром HELLP, который опасен как для матери, так и для ребёнка.
Как лечат преэклампсию?
Единственный надёжный способ лечения — рождение ребёнка, поскольку только это устраняет основную причину заболевания. Сроки родоразрешения зависят от тяжести состояния и срока беременности. При тяжёлой преэклампсии рекомендуется срочные роды, если срок достаточно большой. В случаях, когда возможно отсрочить роды, лечение направлено на мониторинг и поддержание состояния матери и плода. Для контроля давления используют антигипертензивные средства, для профилактики судорог — магний сульфат. Женщинам из группы риска назначают низкие дозы аспирина и кальция. Регулярные физические упражнения и сбалансированное питание также снижают риск преэклампсии.
Какие осложнения могут возникнуть при несвоевременной диагностике?
Если преэклампсию не выявить и не лечить вовремя, она может привести к эклампсии (судороги), инсульту, органной недостаточности и смерти матери. В мире 14% всех материнских смертей связаны с этим заболеванием (42 000 случаев ежегодно). Несвоевременная диагностика может привести к смертности в 8,3% случаев. Преэклампсия также увеличивает риск хронической гипертонии, болезней почек, инсульта и деменции в будущем.
Как снизить риск развития преэклампсии?
Для снижения риска преэклампсии рекомендуется: ежедневный приём низких доз аспирина (81 мг), особенно у женщин из группы риска (снижение на 15%), поддержание нормального веса до беременности, контроль хронических заболеваний (гипертония, сахарный диабет), достаточное потребление кальция (при низком поступлении с пищей), а также регулярное медицинское наблюдение для раннего выявления проблем. Эти меры помогают уменьшить риск, но полностью предотвратить преэклампсию невозможно.